عوارض و خطرات دستگاه پیشگیری و جلوگیری از بارداری (IUD)
عوارض دستگاه جلوگیری از بارداری
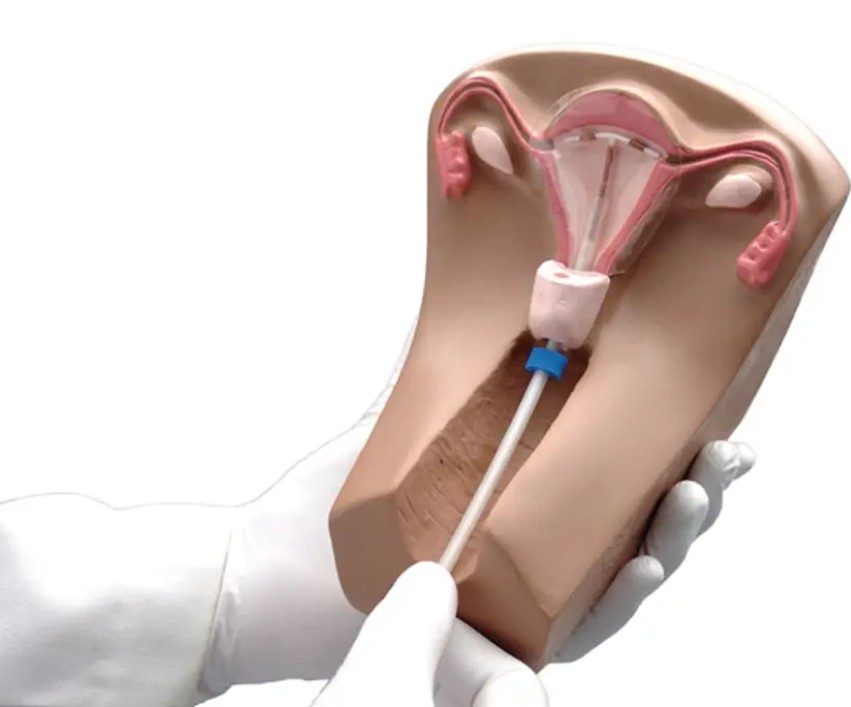
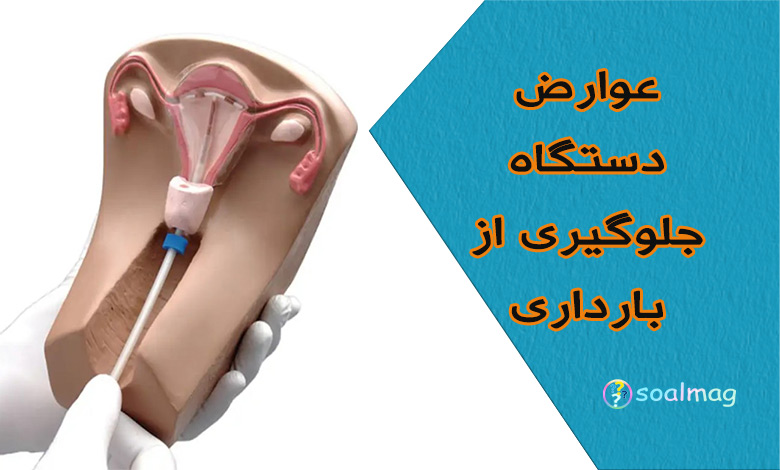
دستگاه داخل رحمی یا IUD (Intrauterine Device)، یکی از محبوبترین و مؤثرترین روشهای پیشگیری از بارداری بلندمدت است که به زنان این امکان را میدهد تا با خیالی آسوده، برای سالها از بارداری ناخواسته جلوگیری کنند. این وسیله کوچک T شکل، در داخل رحم قرار میگیرد و با اثربخشی بیش از 99 درصد، گزینهای عالی برای کنترل بارداری به شمار میرود. با این حال، مانند هر روش پزشکی دیگر، استفاده از IUD میتواند با عوارض جانبی همراه باشد. شناخت این عوارض، از شایعترین تا نادرترین آنها، به زنان کمک میکند تا تصمیم آگاهانهتری در مورد انتخاب این روش پیشگیری از بارداری بگیرند و در صورت بروز هرگونه مشکل، به موقع به پزشک متخصص مراجعه کنند.
دستگاه جلوگیری از بارداری (IUD) چیست؟
آی یو دی (IUD) مخفف “Intrauterine Device” به معنای وسیله داخل رحمی است. این یک وسیله کوچک و انعطافپذیر به شکل T است که توسط پزشک در داخل رحم قرار داده میشود تا از بارداری جلوگیری کند. IUD به عنوان یک روش برگشتپذیر با تأثیر طولانیمدت شناخته میشود.
انواع اصلی IUD شامل دو دسته است:
- آی یو دی مسی یا غیر هورمونی: این نوع IUD یک وسیله پلاستیکی T شکل است که با مس پوشیده شده است. مس با ایجاد محیطی نامساعد برای اسپرم در رحم، مانع از حرکت اسپرم به سمت تخمک میشود. همچنین، در صورت وقوع لقاح، التهاب ایجاد شده در محیط داخلی رحم از لانه گزینی سلول تخم جلوگیری میکند. تنها یک نوع IUD مسی مورد تایید FDA در بازار وجود دارد که به آن پاراگارد میگویند و میتوان از آن به مدت 10 تا 12 سال استفاده کرد.
- آی یو دی هورمونی: این نوع IUD حاوی مقدار کمی هورمون پروژستین (شبیه به پروژسترون طبیعی بدن) است. پروژستین با غلیظ کردن مخاط دهانه رحم، مانع از رسیدن اسپرم به تخمک میشود و همچنین لایه داخلی رحم (اندومتر) را نازک میکند و تا حدی از آزاد شدن تخمکگذاری جلوگیری میکند. انواع IUD هورمونی مانند میرنا، کایلینا، لیلتا و اسکایلا، بسته به نوعشان میتوانند از 3 تا 8 سال از بارداری جلوگیری کنند. برند میرنا معروفترین نوع است که میتواند تا 7 سال مؤثر باشد.
هر دو نوع IUD بیش از 99% در جلوگیری از بارداری مؤثر هستند. پس از خارج کردن آی یو دی، قدرت باروری به سرعت به حالت طبیعی باز میگردد.
عوارض شایع دستگاه IUD
برخی از افراد ممکن است پس از قرار دادن IUD دچار عوارض جانبی شوند. این عوارض معمولاً طی 3 تا 6 ماه اول استفاده از بین میروند زیرا بدن به این وسیله خارجی عادت میکند.
درد و گرفتگی شکم
درد بعد از گذاشتن IUD یکی از عوارض شایع است. بسیاری از زنان ممکن است در زمان قرار دادن IUD یا تا چند روز پس از آن، دچار درد شدید شکمی یا لگنی و گرفتگی شوند. این دردها شبیه به دردهای قاعدگی هستند و میتوانند با کمردرد نیز همراه باشند. علت اصلی این درد، باز شدن دهانه رحم و انقباضات ناشی از آن برای جایگذاری دستگاه است. شدت این درد از فردی به فرد دیگر متفاوت است؛ برخی آن را کمی ناراحتکننده و برخی دیگر آن را دردناک توصیف میکنند. مسکنهای ساده مانند ایبوپروفن یا استامینوفن میتوانند به تسکین این درد کمک کنند. توصیه میشود قبل از عمل نیز از داروهای ضدالتهابی غیراستروئیدی استفاده شود. انجام تمرینات ورزشی سبک یا ماساژ شکم با کیسه آب گرم نیز میتواند درد را کاهش دهد.
خونریزی یا لکهبینی
خونریزی بعد از IUD و لکهبینی بین عادتهای ماهانه، بهویژه در ماههای اول پس از قرار دادن دستگاه، بسیار شایع است. این تغییرات در الگوهای خونریزی به نوع IUD بستگی دارد.
- در IUD مسی: خونریزی قاعدگی ممکن است بیشتر، طولانیتر و دردناکتر شود. این افزایش خونریزی و درد معمولاً در ماههای اول رخ میدهد و سپس کاهش مییابد، اما ممکن است در برخی افراد طولانیتر ادامه داشته باشد.
- در IUD هورمونی: خونریزی قاعدگی معمولاً کمتر میشود و حتی در برخی زنان، قاعدگی به طور کامل قطع میگردد. این کاهش یا توقف خونریزی به دلیل نازک شدن لایه داخلی رحم توسط هورمون پروژستین آزاد شده از دستگاه است. با این حال، لکهبینی نامنظم میتواند در ماههای اول رخ دهد.
این عوارض معمولاً موقتی هستند و با عادت کردن بدن به IUD، بهبود مییابند.
تغییر در پریود
علاوه بر خونریزی و لکهبینی، تغییر در پریود یا قاعدگی نامنظم نیز از عوارض شایع IUD است.
- با IUD مسی: دورههای قاعدگی ممکن است طولانیتر و سنگینتر شوند.
- با IUD هورمونی: ممکن است بینظمی در قاعدگی یا حتی توقف کامل آن رخ دهد. این تأثیرات هورمونی، که منجر به کاهش یا توقف خونریزی میشوند، برای بسیاری از زنان که از قاعدگیهای سنگین رنج میبرند، یک مزیت محسوب میشود. با این حال، برخی از علائم پیش از قاعدگی ممکن است همچنان وجود داشته باشند، حتی اگر خونریزی نداشته باشید.
اگر این تغییرات بعد از 3 تا 6 ماه همچنان ادامه داشت یا شدیدتر شد، باید با پزشک مشورت کرد.
عوارض جدی و نادر دستگاه جلوگیری از بارداری
در کنار عوارض شایع، برخی عوارض جدی و نادر دستگاه جلوگیری از بارداری نیز وجود دارد که نیاز به توجه و مراقبت فوری پزشکی دارد.
عفونت لگنی
یکی از عوارض نادر اما جدی پس از گذاشتن IUD، عفونت لگنی است که به آن بیماری التهابی لگن (PID) نیز گفته میشود. این عفونت معمولاً زمانی رخ میدهد که باکتریها در حین نصب IUD وارد رحم شوند. خطر ابتلا به این عارضه در سه هفته اول پس از جایگذاری IUD کمی افزایش مییابد. اگر این عفونت به موقع درمان نشود، میتواند باعث التهاب لگنی شود که ممکن است منجر به نازایی، درد مزمن لگن، حاملگی خارج رحمی، و تشکیل آبسه در دستگاه تولید مثل شود. علائم عفونت لگنی شامل تب، درد شکمی، ترشحات غیرطبیعی رنگی و بدبو از واژن، درد هنگام مقاربت، و ادرار دردناک است. در صورت بروز هر یک از این علائم، مراجعه فوری به پزشک ضروری است. رعایت بهداشت فردی و مراجعه به کلینیک مجهز برای جایگذاری IUD میتواند خطر عفونت را کاهش دهد.
سوراخ شدن رحم
سوراخ شدن رحم یکی دیگر از عوارض نادر اما بسیار جدی IUD است. این عارضه میتواند در طول قرار دادن IUD اتفاق بیفتد و در صورتی که IUD بلافاصله پس از زایمان قرار داده شود، خطر آن افزایش مییابد. علائم سوراخ شدن رحم شامل درد شدید و مداوم در ناحیه شکم، خونریزی غیرمعمول، تب، و احساس درد در حین رابطه جنسی است. این وضعیت نیاز به درمان فوری پزشکی دارد و در برخی موارد ممکن است به جراحی برای خارج کردن IUD نیاز باشد.
جابجایی یا افتادن آی یو دی
جابجایی یا افتادن آی یو دی یکی از مشکلاتی است که ممکن است رخ دهد. این اتفاق بیشتر در هفتههای اولیه پس از نصب IUD مشاهده میشود. دلایل اصلی جابجایی IUD عبارتند از:
- انقباضات شدید عضله رحم، بهویژه در طول چرخه قاعدگی.
- خونریزی شدید قاعدگی یا دردهای شدید.
- شکل غیرطبیعی رحم یا سطح ناهموار آن که مانع جایگیری درست IUD میشود.
- میزان بالای پروستاگلاندین در بدن که باعث انقباض رحم میشود.
- سن پایین (14 تا 19 سال).
- قرار دادن IUD بلافاصله پس از زایمان یا در دوران شیردهی.
- قرارگیری نادرست اولیه IUD یا عدم تناسب آن با شکل یا اندازه رحم.
- استفاده از کاپ قاعدگی که میتواند باعث جابجایی یا بیرون کشیدن IUD شود.
علائم جابجایی یا افتادن IUD میتواند شامل درد شدید و ناگهانی شکم یا تغییر در وضعیت IUD باشد. ممکن است فرد دیگر نخهای IUD را حس نکند یا احساس کند که نخها کوتاهتر یا بلندتر از حد معمول شدهاند. همچنین، اگر بخش پلاستیکی و سفت دستگاه را حس کنید یا همسرتان IUD را در حین رابطه جنسی حس کند، ممکن است دستگاه جابجا شده باشد. در صورت مشکوک بودن به جابجایی IUD، باید فوراً به پزشک مراجعه کنید. پزشک با انجام سونوگرافی و معاینه، وضعیت IUD را بررسی میکند و در صورت نیاز، آن را دوباره نصب یا خارج میکند.
چه کسانی نباید از IUD استفاده کنند؟
با وجود مزایای فراوان IUD، این روش پیشگیری از بارداری برای همه افراد مناسب نیست. برخی شرایط پزشکی و فردی وجود دارد که استفاده از IUD را ممنوع میکند. سلامت زنان در اولویت قرار دارد و مشورت با پزشک قبل از انتخاب هر روش پیشگیری از بارداری، حیاتی است.
افرادی که نباید از IUD استفاده کنند عبارتند از:
- زنان باردار: استفاده از IUD در دوران بارداری ممنوع است.
- سابقه سرطان: افرادی که سابقه سرطان پستان، سرطان رحم یا سرطان دهانه رحم دارند. (البته IUD هورمونی میتواند ریسک ابتلا به سرطان آندومتر را کاهش دهد).
- عفونتها و التهابها: زنان مبتلا به عفونت لگن، عفونتهای آمیزشی (STI) یا هر نوع بیماری التهابی لگن.
- ناهنجاریهای رحمی: زنانی که دارای رحمهای بسیار بزرگ یا کوچک، رحم دوشاخ، یا سایر ناهنجاریهای مادرزادی در رحم هستند. همچنین، در صورتی که در گذشته رحم در حین جایگذاری IUD سوراخ شده باشد.
- خونریزیهای غیرطبیعی: زنانی که خونریزی واژینال بدون توضیح مشخص دارند.
- فیبروم رحم: اگرچه IUD هورمونی در جلوگیری از فیبروم مؤثر است، اما در صورت وجود فیبروم، ممکن است با IUD تداخل ایجاد شود. زنان مبتلا به میوم یا فیبروم بزرگ.
- مشکلات کبدی: افراد مبتلا به بیماریهای کبدی.
- دیابت یا فشار خون بالا: افرادی که دیابت یا فشار خون بالا دارند.
- بیماریهای قلبی یا سابقه سکته: بیماران قلبی یا کسانی که سابقه حمله قلبی یا سکته مغزی دارند.
- میگرن: افرادی که میگرن شدید دارند. (اگرچه IUD هورمونی برای برخی بیماران میگرنی توصیه شده است، اما در برخی منابع به عنوان منع مصرف ذکر شده که نیاز به مشورت با پزشک دارد).
- مشکلات لخته شدن خون: افرادی که مشکلات لخته شدن خون دارند.
- نتایج غیرطبیعی پاپ اسمیر: خانمهایی که تست پاپ اسمیر غیرطبیعی داشتهاند.
- زنانی که هرگز باردار نشدهاند: در برخی موارد، برای زنانی که تاکنون باردار نشدهاند یا سن زیر 20 سال دارند، IUD ممکن است کمتر مناسب باشد یا خطر خروج آن بیشتر باشد.
- چندین شریک جنسی: اگر فرد چندین شریک جنسی دارد، IUD بهترین انتخاب نیست زیرا احتمال بروز عفونت افزایش مییابد.
راهکارهای کاهش عوارض آی یو دی
برای کاهش و مدیریت عوارض آی یو دی، میتوانید از راهکارهای زیر استفاده کنید:
- رعایت بهداشت فردی: برای جلوگیری از عفونتها، بهداشت ناحیه تناسلی را به دقت رعایت کنید و از رابطه جنسی محافظتنشده پرهیز کنید.
- استفاده از مسکن: برای کاهش درد و گرفتگی شکم پس از جایگذاری IUD یا در دوران قاعدگی، میتوانید از مسکنهای بدون نسخه مانند ایبوپروفن یا استامینوفن استفاده کنید. کیسه آب گرم و ماساژ شکم نیز میتواند مفید باشد.
- مراجعه منظم به پزشک: برای بررسی موقعیت IUD و اطمینان از جابجا نشدن آن، مراجعات منظم به پزشک ضروری است. در صورت احساس درد یا خونریزی شدید، فوراً به پزشک متخصص زنان مراجعه کنید.
- پرهیز از فعالیتهای خاص در ابتدا: پس از جایگذاری IUD، به مدت 7 روز از رابطه جنسی، استفاده از تامپون، شستشوی واژن و فعالیتهای سنگین خودداری کنید.
- بررسی نخ IUD: به صورت منظم (مثلاً بعد از هر دوره قاعدگی)، نخهای IUD را با انگشت خود بررسی کنید تا مطمئن شوید که دستگاه در جای خود قرار دارد. (البته در برخی منابع گفته شده که نباید زیاد به نخ دست زد چون ممکن است جابجا شود و بهتر است در صورت شک به بهداشت مراجعه شود).
- صبوری: بسیاری از عوارض جانبی، بهویژه در 3 تا 6 ماه اول، طبیعی هستند و با گذشت زمان و عادت کردن بدن، برطرف میشوند.
- استفاده صحیح از کاپ قاعدگی: اگر از کاپ قاعدگی استفاده میکنید، حتماً قبل از خارج کردن آن، خلأ آن را آزاد کنید تا از جابجایی یا بیرون کشیدن IUD جلوگیری شود.
مزایا و معایب استفاده از IUD در مقایسه با روشهای دیگر
انتخاب بهترین روش جلوگیری از بارداری به نیازها، وضعیت جسمانی و ترجیحات فرد بستگی دارد. IUD دارای مزایا و معایب آی یو دی خاص خود است که آن را از سایر روشهای پیشگیری، مانند قرص ضد بارداری یا کاندوم، متمایز میکند.
مزایای استفاده از IUD:
- اثربخشی بالا: IUD بیش از 99% در جلوگیری از بارداری مؤثر است و یکی از موثرترین روشهای کنترل بارداری به شمار میآید.
- جلوگیری طولانی مدت: IUD مسی تا 12 سال و IUD هورمونی تا 8 سال از بارداری جلوگیری میکند. این ویژگی نیاز به نگرانی روزانه یا ماهانه را از بین میبرد.
- سهولت استفاده: پس از قرار دادن در رحم، نیازی به یادآوری روزانه (مانند قرصها) یا استفاده قبل از هر رابطه جنسی (مانند کاندوم) نیست.
- برگشتپذیری: IUD به سرعت پس از خارج شدن، قدرت باروری را به حالت طبیعی باز میگرداند.
- عدم تداخل با شیردهی: میتوان از IUD در دوران شیردهی استفاده کرد (بهتر است 6 تا 8 هفته پس از زایمان قرار گیرد).
- فاقد هورمون (در نوع مسی): برای افرادی که به دلایل پزشکی نمیتوانند یا ترجیح میدهند از روشهای هورمونی استفاده نکنند، IUD مسی گزینهای ایدهآل است.
- کاهش مشکلات قاعدگی (در نوع هورمونی): IUD های هورمونی میتوانند به کاهش گرفتگی، خونریزی شدید قاعدگی و درمان بیماریهایی مانند فیبروم رحم، تنبلی تخمدان و آندومتریوز کمک کنند.
- پیشگیری اورژانسی: هر دو نوع IUD هورمونی و غیر هورمونی برای پیشگیری اورژانسی نیز مؤثرند، اگر تا 5 روز پس از رابطه جنسی محافظتنشده نصب شوند.
معایب استفاده از IUD:
- عوارض جانبی اولیه: شامل درد و گرفتگی پس از جایگذاری، لکهبینی و تغییرات در الگوهای قاعدگی (خونریزی بیشتر با IUD مسی و کمتر/نامنظم با IUD هورمونی). این عوارض معمولاً 3 تا 6 ماه طول میکشند.
- عدم محافظت در برابر STI: IUD از انتقال عفونتهای مقاربتی (STIs) جلوگیری نمیکند.
- نیاز به مراجعه به پزشک برای نصب و خارج کردن: IUD باید توسط متخصص در رحم قرار داده و خارج شود.
- عوارض نادر اما جدی: شامل عفونت لگنی، سوراخ شدن رحم، و جابجایی دستگاه.
- عدم سازگاری با برخی افراد: IUD برای همه مناسب نیست و برخی شرایط پزشکی (مانند سابقه سرطان یا ناهنجاریهای رحمی) مانع استفاده از آن میشود.
مقایسه با سایر روشها:
- در مقایسه با قرص ضد بارداری: IUD نیازی به مصرف روزانه ندارد و خطر فراموشی را از بین میبرد. عوارض جانبی IUD معمولاً کمتر از عوارض داروهای ضد بارداری خوراکی است. IUD هورمونی همچنین میتواند به درمان خونریزیهای شدید قاعدگی کمک کند، در حالی که قرصهای ضد بارداری معمولاً خونریزی را تنظیم میکنند.
- در مقایسه با کاندوم: IUD محافظت طولانیمدت ارائه میدهد و نیازی به استفاده قبل از هر رابطه جنسی ندارد. با این حال، کاندوم تنها روشی است که در برابر عفونتهای مقاربتی محافظت میکند.
- آمپولهای جلوگیری از بارداری: در مقایسه با آمپولها، IUD هورمونها را به صورت موضعی در رحم آزاد میکند و اثرات سیستمیک کمتری دارد. آمپولها ممکن است عوارض هورمونی بیشتری مانند پرمویی یا بهم ریختگی هورمونها داشته باشند.
در نهایت، انتخاب روش پیشگیری باید با مشورت پزشک و با توجه به مزایا و معایب هر روش برای فرد صورت گیرد.
سوالات متداول (FAQ)
1. آیا IUD باعث چاقی میشود؟
تصور میشود که استفاده از IUD منجر به افزایش وزن میشود، اما تحقیقات علمی آن را به طور قطعی اثبات نکردهاند. تنها حدود 5 درصد از افرادی که از IUD های مسی و هورمونی استفاده میکنند دچار افزایش وزن میشوند. این افزایش وزن، بهویژه در IUD های هورمونی که هورمون پروژستین ترشح میکنند، معمولاً ناشی از احتباس آب و نفخ است، نه افزایش چربی بدن. این عارضه اغلب موقتی است و پس از خارج کردن IUD، وزن به حالت قبلی باز میگردد. افزایش وزن در سنین باروری میتواند ناشی از تغییر سبک زندگی، کمبود فعالیت بدنی و افزایش استرس باشد.
2. آیا IUD میتواند باعث بارداری خارج رحمی شود؟
در موارد نادری بله. IUD ریسک باروری را کاهش میدهد، اما در صورت بارداری، احتمال بارداری خارج رحمی افزایش مییابد. این اتفاق زمانی رخ میدهد که تخمک بارور شده به دلیل وجود IUD یا بافت اسکار ناشی از عفونتهای قبلی، در خارج از رحم (معمولاً در لولههای فالوپ) لانه گزینی کند. حاملگی خارج رحمی یک وضعیت اورژانسی است و نیاز به مراقبت پزشکی فوری دارد.
3. آیا IUD باعث نازایی میشود؟
خیر، خود IUD به تنهایی عامل نازایی نیست. تحقیقات نشان میدهند که IUD تنها در صورتی میتواند باعث نازایی شود که منجر به بروز عفونت لگنی (PID) شده و این عفونت به موقع درمان نشود. آسیبهای دائمی ناشی از PID درماننشده به اندامهای تولید مثل میتواند به ناباروری منجر شود. پس از برداشتن IUD، قدرت باروری به سرعت به حالت طبیعی باز میگردد و زنان میتوانند باردار شوند.
4. آیا رابطه جنسی با وجود IUD دردناک است؟
به طور معمول، رابطه جنسی با وجود IUD نباید دردناک باشد، زیرا دستگاه در داخل رحم قرار میگیرد و با آلت تناسلی برخورد نمیکند. با این حال، برخی زنان ممکن است در روزهای اول پس از جایگذاری کمی درد یا ناراحتی احساس کنند. اگر درد ادامه دار و شدید باشد، باید با پزشک مشورت کرد. در موارد نادر جابجایی IUD، همسر ممکن است نخ دستگاه را حس کند.
5. IUD هورمونی میرنا ساخت کجاست؟
IUD هورمونی میرنا ساخت کشور آلمان است و توسط شرکت بایر (Bayer) تولید میشود. این دستگاه یکی از شناختهشدهترین و محبوبترین روشهای پیشگیری از بارداری در سراسر جهان است.
نتیجهگیری
دستگاه داخل رحمی (IUD) یک روش بسیار مؤثر و راحت برای جلوگیری طولانی مدت از بارداری ناخواسته است که به زنان امکان میدهد با آرامش خاطر به زندگی خود ادامه دهند. درک عوارض جانبی احتمالی IUD، چه شایع و چه نادر، برای هر فردی که به این روش فکر میکند، ضروری است. در حالی که اکثر عوارض مانند درد بعد از گذاشتن IUD، خونریزی بعد از IUD و تغییر در پریود معمولاً موقتی هستند و با گذشت زمان برطرف میشوند، برخی عوارض جدیتر مانند عفونت لگنی، سوراخ شدن رحم یا جابجایی آی یو دی نیاز به توجه فوری پزشکی دارند.
انتخاب بهترین روش پیشگیری از بارداری یک تصمیم کاملاً شخصی است که باید با آگاهی کامل و مشورت با یک پزشک متخصص زنان گرفته شود. پزشک میتواند با بررسی سابقه پزشکی، وضعیت سلامت عمومی و نیازهای فردی شما، مناسبترین نوع IUD (مسی یا هورمونی) یا حتی روشهای جایگزین را پیشنهاد دهد. در صورت بروز هرگونه نگرانی یا عارضه پس از جایگذاری IUD، تعلل نکنید و برای مشاوره تخصصی و درمان به موقع به پزشک مراجعه کنید. سلامت زنان ارزشمندترین دارایی است و مراقبت از آن، ضامن یک زندگی باکیفیت است.